Biochemische Schwangerschaft: Häufigkeit, Ursachen & Erfahrungen
Was ist eine biochemische Schwangerschaft?
„Ich habe noch nie von einer biochemischen Schwangerschaft gehört!“ Diese Worte schreibt mir heute Annette. Sie ergänzt: „Nachdem meine Periode ausgeblieben ist, habe ich einen Schwangerschaftstest gemacht. Der Test war positiv. 4 Tage später setzte meine Periode ein und ich war davon überzeugt, dass mir der Schwangerschaftstest ein falsches Ergebnis angezeigt hat. Ein weiterer Test zeigte dann plötzlich negativ an. Ich habe das Gefühl, dass ich mein Kind gehen lassen musste, noch bevor ich es überhaupt kennen lernen durfte.“
Was ist eine biochemische Schwangerschaft?
Ich kann Annette gut verstehen, denn ich habe eine ähnliche Situation erlebt.
Und vielleicht bist du jetzt gerade hier auf meinem Kinderwunsch Blog, weil du dich fragst, was eine biochemische Schwangerschaft genau ist und du die Sorge hast, dass deine Schwangerschaft nicht intakt ist.
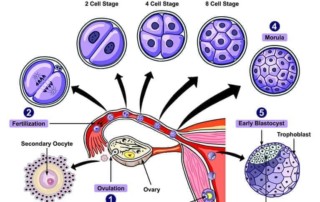
Eine biochemische Schwangerschaft ist eine Schwangerschaft im Anfangsstadium, die nur durch einen Schwangerschaftstest und noch nicht durch eine Ultraschalluntersuchung darstellbar ist.
Bei einem Schwangerschaftstest wird das Schwangerschaftshormon hCG (humanes Choriongonadotropin) im Blut oder Urin nachgewiesen. Das hCG zeigt an, dass der Embryo begonnen hat, sich in die Gebärmutterschleimhaut einzunisten. Eine biochemische Schwangerschaft ist damit der medizinische Ausdruck für das früheste Stadium einer Schwangerschaft.
Der Begriff „biochemisch“ bezieht sich auf den Umstand, dass die Schwangerschaft erst gerade begonnen hat und nur durch einen biochemischen Test – den Schwangerschaftstest – bestätigt werden kann.
Ein Schwangerschaftstest Urin oder ein Bluttest kann die Schwangerschaft nachweisen, während eine Ultraschalluntersuchung negativ ausfallen würde, da die Schwangerschaft noch nicht soweit fortgeschritten ist.
Sobald eine Ultraschall die Schwangerschaft durch sichtbare Zeichen bestätigen kann, spricht man von einer klinischen Schwangerschaft. Leider führen biochemische Schwangerschaften nicht immer zu einer Geburt. Fehlgeburten oder Eileiterschwangerschaften sind nicht selten.
Biochemische Schwangerschaft & Fehlgeburt
Der Begriff der biochemischen Schwangerschaft beschreibt das früheste Stadium einer Schwangerschaft, das durch einen biochemischen Test nachgewiesen werden kann. Und erstmal ist offen, wie es nach diesem Schwangerschaftstest weitergeht. Im Idealfall geht alles gut, die Schwangerschaft ist intakt und 9 Monate später kommt es zur Geburt.
Manchmal ist das aber leider nicht so und es kommt zu einer sehr frühen Fehlgeburt.
Diese zeigt sich in einer etwas verspäteten und manchmal etwas stärkeren Menstruation und nicht wenige Frauen merken gar nicht, dass sie kurz schwanger waren.
Frauen, die eine künstliche Befruchtung durchlaufen haben, erfahren diese Zeit als extrem belastend. Der erste Schwangerschaftstest in der Kiwu Klinik ist positiv, doch der hCG Wert ist beispielsweise nicht hoch genug oder verdoppelt sich folgend nicht alle 2 bis 3 Tage. Ein erneuter Bluttest zeigt, dass das hCG fällt und die Schwangerschaft leider nicht intakt ist.
Weiterlesen
Du findest hier auf Kindeshalb eine ganze Reihe von Aritkeln zum Thema frühe Fehlgeburt und Sternenkinder. Wenn du magst, schau rein, ich liste sie Dir auf. Weiterhin habe ich dir eine Literaturliste erstellt.
- Fehlgeburt 13 SSW: Ellas Erfahrungen
- Fehlgeburt: Was du niemals sagen solltest!
- Wie sieht das Blut bei einer Fehlgeburt aus?
- Risiko Fehlgeburt: SSW Tabelle
- Sternenkinder
Bei Fragen kannst du dich gerne bei mir melden.
Liebe Grüße
Silke
Quellenangaben
- Norwitz E.R., Schust D.J., Fisher S.J. Implantation and the survival of early pregnancy. N. Engl. J. Med. 2001; 345:1400–1408. doi: 10.1056/NEJMra000763.
- Endometrial Decidualization: The Primary Driver of Pregnancy Health. Int J Mol Sci. 2020 Jun 8;21(11):4092. doi: 10.3390/ijms21114092.
- Grindel, Th.: Habituelle Aborte und Prognosefaktoren – Eine Hilfe für ratsuchende Paare. Doktorarbeit an der Universität Kiel 2015.
- Why natural killer cells are not enough: a further understanding of killer immunoglobulin-like receptor and human leukocyte antigen. Fertil Steril. 2017 Jun;107(6):1273-1278. doi: 10.1016/j.fertnstert.2017.04.018. Epub 2017 May 10.
- Bohlmann MK, Schauf B, Luedders DW, Wallwiener D, Strowitzki T, von Wolff M (2007): Aktuelles zu rationellen Diagnostik und Therapie habitueller Frühaborte. Geburtshilfe und Frauenheilkunde, 67: 217–227.
- Zinaman MJ, O’Conner J, Clegg ED, Brown CC, Selevan SG. Estimates of human fertility and pregnancy loss. Fertil Steril 1996;65:503– 509.
- Wang JX, Norman RJ,Wilcox AL. Incidence of spontaneous abortion among pregnancies produced by assisted reproductive technology. Hum Reprod 2004;19:272 – 227.